Мы используем файлы cookie.
Соглашение об использовании
Бариатрическая хирургия – это динамично развивающийся раздел хирургии, целью которого является лечение ожирения и связанных с ним заболеваний. Это прежде всего сахарный диабет 2 типа. Ожирение ведет к развитию различных заболеваний которые обобщенно можно назвать метаболический синдром. Отсюда и второе название – метаболическая хирургия, то есть направленная на лечение метаболических нарушений.
В условиях ГКБ 67 имени Л. А. Ворохобова работает специализированный центр по лечению морбидного ожирения. Он включает бариатрического хирурга, эндокринологов, клинического психолога, анестезиологическую и операционную бригаду.
В процессе развития бариатрической хирургии были разработаны различные операции, о которых необходимо рассказать подробнее.
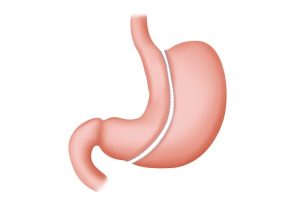
Продольная резекция желудка (Sleeve gastrectomy) является на сегодня самой популярной хирургической операцией в метаболической хирургии. Она зарекомендовала себя как метод, позволяющий достичь значительной потери веса за короткое время. У пациентов после продольной резекции желудка наблюдается снижение индекса массы тела (ИМТ), артериального давления, и вероятности рака.
Кроме того, возникает ремиссия заболеваний, связанных с ожирением, включая диабет 2 типа, неалкогольную жировую дистрофию печени, сердечно-сосудистые заболевания, обструктивное апноэ во время сна, гипоталамическое ожирение, а также заболеваний, не связанных с ожирением, таких как подагра, проблемы с опорно-двигательным аппаратом, поликистоз яичников и недержание мочи. Это операция обладает самым выраженным рестриктивным эффектом – значит что после ее выполнения порции съедаемой за раз пищи не превышают 80-90 мл.
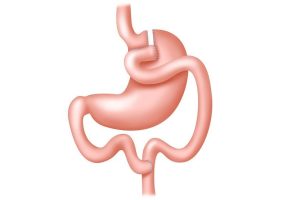
Мини-желудочное шунтирование (mini gastric bypass — MGB) или шунтирование желудка с одним анастомозом (One anastomosis gastric bypass — OAGB) впервые описанное Rutledge et al., в последнее время приобрело популярность как новая процедура для лечения морбидного ожирения. В настоящее время это вторая наиболее часто выполняемая бариатрическая операция в мире после рукавной резекции желудка.
Это шунтирующая операция, а значить прежде всего метаболическая! Хотя она и комбинирует в себе рестриктивный и гипоабсорбтивный компоненты, она показана в первую очередь для лечения метаболического синдрома и метаболических нарушений. №1 в этом списке – сахарный диабет 2 типа. Преимущества операции включают короткое время операции, один анастомоз, более низкую частоту краткосрочных осложнений и эффективную потерю веса.
В систематическом обзоре выполнения 12 807 таких операций показано, что общая смертность при этой процедуре составила 0,10%, а частота несостоятельности анастомоза — 0,96%. Продолжительность наблюдения варьировала от 6 месяцев до 12 лет. Потеря избыточного веса через 6, 12, 24 и 60 месяцев составила 60, 68, 72, 56, 78,2 и 76,6% соответственно. СД2 и артериальная гипертензия разрешились у 83,7 и 66,94% соответственно.
Таким образом, в настоящее время имеется достаточно доказательств для рассмотрения мини-желудочного шунтирования в качестве основной бариатрической процедуры у пациентов с сахарным диабетом 2 типа.
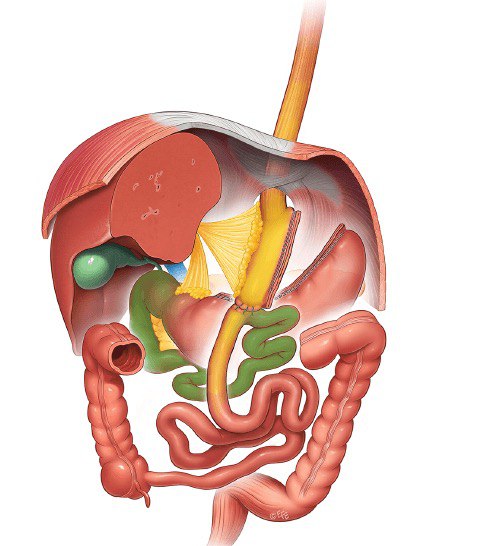
Шунтирование желудка по Ру (Roux en Y gastric bypass — RYGB), являлось ранее самой часто выполняемой шунтирующей операций. Оно комбинирует в себе рестриктивный компонент из-за малого объема сформированного желудочка, который уменьшает разовое потребление пищи до 50-60 мл, и в тоже время снижает всасывание сахаров и жиров, в результате обхода двенадцатиперстной и тощей кишки. Частично переваренная пища переносится непосредственно в дистальный отдел кишечника.
Шунтирование желудка по Ру выполняется достаточно давно и является эталонной процедурой для лечения людей с тяжелым ожирением в США, особенно при наличии тяжелого гастроэзофагеального рефлюкса или сахарного диабета 2 типа. Его эффективность с ремиссией сахарного диабета 2 типа в 88% через два года зарекомендовала его как один из возможных методов лечения этой патологии (метаболическая хирургия). Кроме того, снижается частота сопутствующих заболеваний и сердечно-сосудистых рисков в связи с улучшением показателей обмена жиров, эндотелиальной дисфункции и атеросклероза после бариатрической операции.
В процедуре шунтирование желудка по Ру рестриктивный компонент достигается благодаря небольшому желудочному резервуару. Далее тощая кишка пересекается приемерно в 1,5 метрах от желудка и анастомозируется с желудочным резервуаром, создавая пищевую петлю, через которую пища проходит без ферментов и не переваривается. Также мальабсорбтивная часть техники достигается тем, что выключенная из пассажа пищи петля тощей кишки (билио-панкератическая петля), анастомозируется с пищеварительной петлей.
В целом это надежная и проверенная временем операция, которая выполняется оп показаниям для достижения максимального эффекта. Одна из основных метаболических операций.
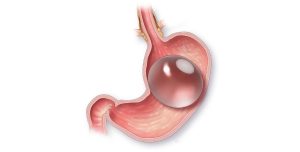
Установка внутрижелудочного баллона — безоперационный метод снижения массы тела. Однако, это временная мера, баллон может оставаться в желудке не более месяцев. По сложности методика установки баллона сопоставима с обычной фиброгастроскопией. При этом под контролем эндоскопа в желудок устанавливается специально разработанный для этой цели баллон, наполняемый 400-700 мл жидкости. Заполняя часть объема желудка, баллон способствует более раннему насыщению во время еды, и за счет количественного ограничения в еде пациент теряет в весе.
Современная модель внутрижелудочного баллона изготавливается из биологически инертного материала — силикона. Заполненный жидкостью баллон имеет гладкую поверхность, округлую форму, легко адаптируется к форме желудка. На его поверхности имеется небольшой клапан, через который баллон заполняется жидкостью и который препятствует выходу жидкости из баллона.
Потеря избыточной массы тела при этом методе лечения может варьировать от 3-4 до нескольких десятков килограммов, а в среднем, по нашим данным, пациенты теряют около 20% избыточной массы тела.
По эффективности лечение с помощью баллона превосходит известные консервативные методы лечения, но сильно уступает хирургическим методам. Являясь временной мерой после удаления баллона возможен повторный набор веса.
Наш адрес: Москва, ул. Саляма Адиля, д. 2/44.
Варианты проезда:
1. от станции метро «Народное ополчение»: автобус 345 (до ост. «Бульвар Генерала Карбышева»), пересечь проспект Маршала Жукова по подземному переходу и пройти 5 минут по улице Саляма Адиля в сторону Карамышевской набережной
2. от станции метро «Сокол»: автобус 691К (до ост. «Городская больница №67»), троллейбус 59 (до ост. «Бульвар Генерала Карбышева»)
3. от станция метро «Полежаевская», автобус 48 (до ост. «Городская больница №67»), троллейбусы 20, 21, 35 (до ост. «Бульвар Генерала Карбышева»).
Режим работы
Понедельник-пятница
Суббота-воскресенье
8:00 - 20:00
8:00 - 18:00
Call-центр
Оставьте свои данные и мы перезвоним в ближайшее время
